Colonoscopia
O que é colonoscopia?
A colonoscopia ou endoscopia digestiva baixa é um exame que serve para observar o intestino grosso (cólon) embora, em determinadas situações, permita também a observação de alguns centímetros da porção final do intestino delgado.
O Gastrenterologista é o médico que realiza o exame. Para o efeito, utiliza um aparelho tubular, fino e flexível, que possui uma lente e uma fonte de luz. A lente permite captar imagens do interior do tubo digestivo, transmitindo-as para um monitor para observação por parte do médico. A este aparelho dá-se o nome de colonoscópio.
Atualmente, a colonoscopia utiliza a tecnologia vídeo, daí também ser vulgarmente designada de videocolonoscopia.
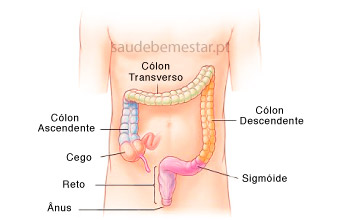
Existem três tipos de exames colonoscópicos, diferindo em termos de extensão percorrida, ou seja, segmentos do intestino visualizados. Assim, a retossigmoidoscopia é o exame mais simples, percorrendo uma extensão de cerca de 60 cm de intestino, permitindo observar, tal como o nome indica, o reto e o sigmóide. Por seu turno, a colonoscopia esquerda é um exame em que é observada a metade esquerda do intestino, ou seja, para além do reto e sigmóide, o médico examina também o cólon descendente.
A colonoscopia total é o exame de excelência hoje em dia, pois é aquele em que todo o intestino grosso (cólon e reto) é examinado de forma completa.
Em condições normais o exame pode demorar entre 15 a 60 minutos. A duração poderá ser superior de acordo com outros procedimentos a executar, como veremos adiante.
Indicações da colonoscopia
O exame de colonoscopia é um importante método de diagnóstico em diversas doenças do sistema digestivo.
Este exame permite ao Gastrenterologista avaliar sintomas tais como: dor abdominal, diarreia, obstipação (“intestino preso” ou “prisão de ventre”), perdas de sangue, etc.. É também um exame indicado para detetar inflamação do intestino (colite) e tumores do colon e reto.
Uma das suas principais utilizações está relaciona com o rastreio do cancro do cólon e reto. Neste contexto, é o método mais eficaz e deve ser usado em pessoas com 50 ou mais anos, sem sintomas relevantes. No caso de história de cancro na família, o exame pode mesmo ser antecipado para idades mais jovens.
Preparação para a colonoscopia
Um intestino limpo é fundamental para a realização de um exame seguro e eficiente, por isso, ser-lhe-ão dadas indicações relativamente à dieta alimentar a seguir durante alguns dias que precedem o exame bem como ser-lhe-á prescrito um produto a ingerir. De um modo geral, a preparação intestinal consiste na ingestão de um grande volume de líquidos de uma solução de limpeza que lhe irá provocar diarreia.
De uma forma geral, em relação à dieta, é recomendável que, na semana anterior se evite a ingestão dos seguintes alimentos: sementes, fruta seca, leguminosas secas (feijão, grão, milho, etc.), qualquer tipo de cereais e farelos. Nos três dias anteriores ao exame, um exemplo de dieta a seguir pode ser:
Pequeno-almoço: infusão de tília, erva cidreira ou chá, iogurte, biscoitos secos. Almoço e Jantar: Sopas brancas passadas, caldos de carne, carnes magras, cozidas ou grelhadas (vaca, vitela, galinha, peru, coelho), peixes magros, cozidos ou grelhados (pescada, robalo, faneca, linguado, caparau), arroz, puré de batata, ovo cozido, pão branco, biscoitos secos, queijo fresco e iogurte.
Os preparados para limpeza intestinal consistem em laxantes, usados para permitir limpar o intestino eficazmente e deste modo permitir realizar a colonoscopia de uma forma segura e eficiente. No mercado existem vários tipos de preparados, com várias marcas comerciais (Klean-Prep®, Moviprep®, CitraFleet®, entre outros).
Normalmente, o local onde vai realizar o seu exame, fornece ao paciente instruções precisas quanto à forma de ingestão do preparado para limpeza intestinal. É comum a todos que após o início da sua ingestão, o paciente não poderá ingerir mais nenhum alimento sólido. Poderá apenas efetuar uma dieta liquida à base de líquidos transparentes, como água, chá açucarado, sumos de fruta diluídos sem polpa e água de sopa.
Deve ter acesso a um quarto de banho, pois a preparação provoca diarreia.
Se se sentir nauseado/enjoado ou tiver vómitos, faça intervalos mais prolongados. Normalmente, essa sensação atenua-se a partir do momento em que a preparação começa a surtir efeito.
Deve sempre avisar o médico sobre toda a medicação que toma. A maioria dos medicamentos podem ser tomados como habitualmente contudo, alguns devem ser interrompidos por interferir na qualidade da preparação ou porque podem constituir risco acrescido para o exame. Medicamentos “para o sangue” (antiagregantes e hipocoagulantes) bem como medicamentos para a artrite (anti-inflamatórios) podem levar ao aparecimento de hemorragias durante ou após o procedimento.
Alergias medicamentosas (a medicamentos), problemas cardíacos (do coração) ou pulmonares (dos pulmões) devem ser sempre notificados. O médico Gastrenterologista deve também ser informado se o paciente necessita de tomar antibióticos previamente a tratamentos dentários.
A Colonoscopia dói?
A maior parte dos doentes submetidos à colonoscopia (não anestesiados) não sente dor violenta durante a realização do exame, referindo apenas algum desconforto no decorrer do mesmo. No entanto, a tolerância à dor é altamente variável de pessoa para pessoa e pode também depender de algumas condições clínicas (aderências de cirurgias anteriores, problemas respiratórios ou cardíacos, stress,…).
Os doentes anestesiados não têm qualquer percepção da realização do exame, como veremos de seguida.
Colonoscopia com sedação
A colonoscopia com sedação (anestesia geral) pode ser considerada nos casos onde existem algumas condições clínicas (stress ou ansiedade, aderências de cirurgias anteriores, problemas respiratórios ou cardíacos, etc.). No entanto, como vimos, a colonoscopia sem sedação pode ser bem tolerada por um número significativo de doentes.
O doente estará sempre acompanhado e monitorizado até acordar.
Depois de terminar o exame não vai poder conduzir mesmo que se sinta capaz de o fazer. A anestesia poderá afetar a capacidade de reação e de atenção do doente. Assim, o doente deverá neste caso fazer-se acompanhar sempre por um acompanhante que o leve de regresso a casa.
A colonoscopia tanto pode ser realizada em adultos como nas crianças. Neste caso, a endoscopia em idade infantil é, normalmente, efetuada sob sedação / anestesia.
Como vimos a colonoscopia (sem sedação) pode ter uma duração que varia, habitualmente, entre 15 a 60 minutos. A colonoscopia com anestesia geral é obviamente mais demorada (tempo total) que uma colonoscopia sem anestesia.
Como é feito o exame de colonoscopia?
No caso da colonoscopia ser realizada sem anestesia (com o doente acordado), o médico vai iniciar o procedimento com a aplicação de um gel anestésico/lubrificante através de um toque retal.
No caso da colonoscopia ser realizada com anestesia (com o doente a dormir), o doente é previamente puncionado (colocado um cateter numa veia para administrar os medicamentos). É realizada monitorização dos parâmetros vitais do doente (registo dos batimentos e do ritmo cardíaco, da tensão arterial (TA), dos níveis de oxigénio no sangue) e aí, o toque retal será realizado sem a perceção do doente.
De seguida, o exame é feito através da introdução do colonoscópio que permitirá a visualização do intestino por parte do Médico (especialista em gastrenterologia, abreviado, por vezes, para Gastro). Para tal, o paciente é previamente deitado numa maca sobre o lado esquerdo e com as pernas dobradas (posição fetal).
O colonoscópio passa através do ânus para o reto e segue depois ao longo do colon. Chegando ao final do colon (cego), o aparelho é removido lentamente para uma observação mais cuidada.
O procedimento pode demorar entre 15 a 60 minutos pelo que o doente deve sempre contar, especialmente no caso de exames com anestesia, com duas a três horas de duração total entre o tempo de espera, preparação e recuperação.
Em alguns casos o médico pode chegar à conclusão que não pode completar o exame (chegada ao cego) quer por motivos clínicos, técnicos ou de má preparação. Apesar de poder ser necessária a realização de outro ou outros exames, o médico também poderá entender que o exame realizado é suficiente para a avaliação desejada.
Após a realização do exame, o Médico Gastrenterologista poderá transmitir-lhe alguma informação sobre o procedimento e o resultado parcial do exame, no entanto, há outros resultados (por exemplo, de biópsias ou polipectomias) que poderão demorar vários dias. Assim sendo, deverá ser sempre agendada uma consulta com o seu médico para uma avaliação final.
Colonoscopia com biópsia
Por vezes, o médico entende que determinada área do intestino necessita de uma avaliação mais detalhada e, para isso, recorre à remoção de pequenas amostras de tecido (biópsias).
As biópsias servem para identificar todo o tipo de patologias, mesmo que não haja qualquer suspeita de malignidade.
Colonoscopia como método de Tratamento
A colonoscopia pode ser usada também como método de tratamento de certos problemas do tubo digestivo. Através de instrumentos muito finos que passam por um canal no interior do colonoscópio é possível ao médico resolver alguns problemas, tais como: apertos (estenoses), remover pólipos (polipectomia) ou parar hemorragias.
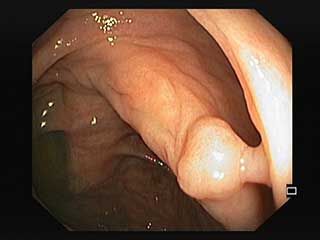
A remoção de pólipos durante uma colonoscopia é um procedimento frequente e considerado de boa pratica clínica, sendo a medida mais eficaz na diminuição da taxa de incidência do cancro colo-retal. No caso dos doentes não anestesiados, o procedimento não provoca dor.
Os pólipos após serem removidos são enviados para exame patológico para garantir que são benignos (não contêm cancro). A existência de um pólipo do intestino permite identificar os doentes com risco acrescido de virem no futuro a desenvolver novos pólipos ou cancro intestinal.
Dependendo do número de pólipos, do seu tamanho e do seu tipo histológico, o Gastrenterologista aconselhará sobre a necessidade e timing de efetuar uma colonoscopia de vigilância. Normalmente, a colonoscopia de vigilância ocorre entre 3 a 5 anos após o exame inicial, no entanto, este intervalo de tempo poderá, em situações específicas, ter de ser encurtado.
Sintomas após exame de colonoscopia
Depois deste procedimento pode sentir algum desconforto, distensão ou dor abdominal devido à passagem do colonoscópio e, sobretudo, devido ao ar que se introduziu. A expulsão de gases permite aliviar estes sintomas.
Vai poder beber ou comer uma refeição ligeira a menos que lhe sejam dadas indicações contrárias.
Riscos da colonoscopia
Na colonoscopia as complicações são raras mas podem acontecer:
- Perfurações intestinais, especialmente em doentes submetidos a polipectomia, ou com condições de risco (divertículos, aderências, idade avançada,…). Estas complicações são graves e geralmente requerem cirurgia;
- Hemorragia após a realização de biopsias ou remoção de pólipos. Geralmente são de pequeno volume e controladas durante o procedimento. Contudo, podem surgir hemorragias tardias (algumas horas ou alguns dias após o procedimento), especialmente nos doentes de maior risco (exemplo, doentes que tomam medicamentos “para o sangue” –antiagregantes ou hipocoagulantes);
- Reações aos medicamentos anestésicos;
- Complicações respiratórias e cardíacas.
Apesar das complicações serem raras é bastante importante que o doente reconheça precocemente sintomas de possíveis complicações: se tem febre, dor abdominal persistente, perda de sangue, dificuldade em respirar deve informar rapidamente o médico. Tenha em atenção que uma hemorragia por remoção de um pólipo pode surgir vários dias depois do procedimento.
GASTROVIE – Gastroenterologia e Endoscopia
(61) 3052-3369 / 3081-1973
